Knie
Das Knie setzt sich aus den Menisken, den knorpeligen Gelenkflächen, den Kreuzbändern sowie den Außenbändern des Knies und der Kniescheibe zusammen. Durch verschiedene Ursachen wie Fehlstellungen oder Unfälle können die einzelnen Elemente der Kniestruktur verletzt werden, verschleißen oder an Funktion verlieren.
Meniskusriss
Die Menisken sind faserknorpelige Strukturen im Gelenkspalt an den Innen- und Außenseiten der Kniegelenke. Sie stellen in jedem Kniebeugewinkel eine Passform zwischen den Gelenkflächen her und wirken somit stoßdämpfend und gelenkstabilisierend. Darüber hinaus haben sie eine empfindungssteuernde und stoffwechselregulierende Funktion.
Meniskusrisse können unfallbedingt und verschleißbedingt auftreten und verschiedene Risstypen und Ausprägungen aufweisen. Daraus kann sich die unterschiedliche Intensität von Belastungs- und Rotationsschmerz, Blockierung und Reizerguss ergeben. Sekundär, d. h. als Folgeerkrankung, können Meniskusschäden zu Meniskusganglien, Kniekehlenzysten (Bakerzysten) und Knorpelschäden führen. Neben Alterungsprozessen und Alltagsbelastungen spielen dabei Risikofaktoren wie eine Fehlstellung der Beinachse (O-Beine, X-Beine) oder kniebelastende Sportarten und Berufe eine besondere Rolle.
Die Diagnostik erfolgt durch klinische Tests (Überbeugung, Überstreckung, Rotation) und die Lokalisierung von Schmerzpunkten. Im Ultraschall ergeben sich direkte (Rissdarstellung, Deformierung) und indirekte (Erguss) Hinweise auf einen Meniskusriss. Im Röntgenbild ist die knöcherne Gelenkkonstellation ablesbar. Selten markieren Gewebeverdichtung (Sklerosierung) oder Kalkeinlagerung die Menisken. Im MRT lässt sich ein Riss häufig auch in seiner Ausdehnung darstellen.
Die Notwendigkeit einer Meniskus-OP ergibt sich aus den individuellen Beschwerden und Begleiterscheinungen sowie den damit verbundenen sportlichen und beruflichen Einschränkungen. Bei anhaltendem Schmerz und eingeschränkter Kniefunktion (Blockierung) ist die arthroskopische OP die hilfreichste Therapie.
Vorderer Kreuzbandriss
Schon die Schilderung des Patienten zu Unfallablauf und Beschwerden geben gezielt Hinweise auf die Verletzung. So kommt es in der Regel nach einem solchen Unfall zu einer Gelenkschwellung, verursacht durch eine Gelenkeinblutung (Hämarthros). Durch bewusst vorsichtiges Verhalten, ggf. unterstützt durch eine Bandage als „Gedankenstütze“, lässt sich die Instabilität muskulär kompensieren. Bei raschen und unkontrollierten Bewegungsabläufen, z. B. Ausweichbewegungen reagiert die gelenkstabilisierende Muskulatur jedoch zu spät, so dass es zu einem kurzen Stabilitätsverlust im Knie kommt („Giving way“), was mit einem einschießenden Schmerz einhergeht.
Bei der Untersuchung des Kniegelenkes lassen sich eine vordere Schublade (Lachman-Test) und ein Schnapp-Phänomen (Pivot Shift) auslösen. Ultraschall und Röntgenbild zeigen einen Gelenkerguss und knöcherne Begleitverletzungen. Die sicherste Darstellung des Kreuzbandrisses und der Begleitverletzungen gelingt im MRT.
Nicht jedes gerissene vordere Kreuzband muss operiert werden. Gründe, die für eine OP sprechen, sind nicht kompensierbare Instabilität, Begleitschäden und vermehrte körperliche Belastung in Sport und Beruf. Kreuzbandersatz vermeidet leider nicht zwangsläufig eine Arthrose. Der Vorteil einer OP liegt eher in der wiedererlangten Sportfähigkeit und der größeren Belastbarkeit des Kniegelenkes.
Patellaluxation (Kniescheibenluxation)
Die Kniescheibe (Patella) ist der größte in einer Sehne eingelagerte Knochen, ein sogenanntes Sesambein. Bei der Beinstreckung gewährleistet sie eine reibungsarme, optimale Kraftübertragung des Unterschenkels gegen den Oberschenkel, z. B. beim Treppensteigen.
Eine Kniescheibenausrenkung (Patellaluxation) ist selten Unfallfolge, sondern wird sehr viel häufiger durch die fehlende Balance zwischen Muskelzugrichtung und knöcherner Führung der Kniescheibe bei zu flachem Kniescheibengleitlager (Trochleadysplasie) verursacht.
Im Moment der Luxation verklemmt sich bei nahezu gestrecktem Knie (Beugung zwischen 0° und 20°) kurzzeitig oder anhaltend die Kniescheibe auf der Knieaußenseite. In der Regel kommt es dabei zu einer Kapselüberdehnung/Kapselzerreißung auf der Knieinnenseite (MPFL) sowie zu einer Knorpelläsion an der äußeren Rolle des Oberschenkelknochens und am inneren Kniescheibenrand. Häufig ist die Notbehandlung mit Kniescheibeneinrenkung erforderlich. Durch die Kapselzerreißung kommt es zu einer Einblutung im Gelenk (Hämarthros), was sich in einer deutlichen Schwellung äußert.
In der Röntgenuntersuchung stellen sich ggf. knöcherne Verletzungen und ein flach auslaufendes Patellagleitlager (Trochleadysplasie) dar. Das MRT zeigt Kapselzerreißung und Knorpel-Knochen-Schäden.
Konservative Therapie: Bei der erstmaligen Luxation ohne abgerissene Knorpel-Knochen-Fragmente (Gelenkkörper) ist es ratsam, im Rahmen einer Physiotherapie die patellastabilisierende Muskulatur zu kräftigen, z. B. mit Hilfe von Gerätetraining, Theraband, Goosesteps oder elektrischer Muskelstimulation. Eine Bandage unterstützt die Kontrolle über die Kniescheibe.
Operative Therapie: Bei wiederholten Luxationen kommen operative stabilisierende Verfahren in Betracht, z. B. die Stabilisierung des Patella-Halteapparates (MPFL-Ersatz) oder eine Änderung der Patella-Zugrichtung (Tuberositasversatz). Bei seltenen Drehfehlern des Oberschenkelknochens ist die Korrektur des knöchernen Drehfehlers zu erwägen. Diese Operationen werden ggf. mit der Vertiefung des Patellagleitlagers (Trochleaplastik) kombiniert.
Freie Gelenkkörper
Freie Gelenkkörper können einzeln oder in größerer Anzahl im Gelenk auftreten. Sie können durch Verletzungen mit Ablösung von Knorpel-Knochen-Fragmenten, die Osteochondrosis dissecans, oder eine Erkrankung der Gelenkschleimhaut (Chondromatose) verursacht werden.
Die Gelenkkörper können zu Einklemmungen mit Schmerz und Blockierung oder zu Reizzuständen mit Erguss führen. Die wiederkehrende Einklemmung kann den gesunden Knorpel schädigen.
Freie Gelenkkörper (Dissekate) sind röntgenologisch gut erkennbar. Oft sind sie größer als im Röntgenbild dargestellt, weil zu dem gut sichtbaren knöchernen Anteil noch die schlecht abgebildeten knorpeligen Anteile hinzukommen.
Damit die freien Gelenkkörper den gesunden Knorpel nicht schädigen, sollten sie arthroskopisch entfernt werden. Nach dem Eingriff ist die Gelenkfunktion meist nach ein bis zwei Wochen wieder hergestellt.
Chronische Sehnenschäden
Überlastung und besondere anatomische Konstellationen können zu Sehnen- und Bänderreizungen führen, die z. B. als Läuferknie (ITBS – ileotibiales Bandsyndrom) und Springerknie (Patellaspitzensyndrom) in Erscheinung treten. Auch an anderen Gelenken kann es zu diesen Überlastungsreaktionen kommen.
Die Patienten schildern typische Schmerzen unter sportlicher Belastung, häufig mit Sehnenreiben und -schnappen.
Eine Änderung von Laufgrund und Schuhwerk, die Verordnung von Hilfsmitteln (Fußbetteinlagen, Tape, Bandage) und die mentale Einstimmung auf einen langwierigen Heilungsverlauf sind erforderlich. Während die Diagnose relativ leicht zu stellen ist und meist keiner bildgebenden Verfahren bedarf, gestaltet sich die Therapie umso langwieriger und komplexer.
Im Vordergrund stehen manuelle Therapie und exzentrisches Training zur Aufdehnung der betroffenen Sehne. Unterstützend erfolgen situationsgerecht Wärmeanwendung, Stoßwellentherapie, Biostimulation etc.
In seltenen Fällen sind Spritzenanwendungen (ACP, Kortison u. a.) erforderlich.
Die operative Entfernung von oft wulstig vernarbtem Gewebe in der Sehnenumgebung und die Nervenunterbrechung zur Schmerzausschaltung (Denervierung) bleiben Ausnahmefällen vorbehalten.
Chronische Sehnenschäden (OD)
Die Osteochondrosis dissecans ist eine Verknöcherungsstörung, bei der ein avitales, nicht mehr an die umgebende Durchblutung angeschlossenes Knochenareal entsteht. Letztendlich kommt es zum Herauslösen eines oder mehrerer Knorpel-Knochen-Stücke (Dissekat) aus der Gelenkfläche. Diese Erkrankung hat wahrscheinlich in besonderen Arealen, die für das Knochenwachstum zuständig sind, ihren Ausgangspunkt.
Die Beschwerden reichen von leichten Belastungsschmerzen bis hin zu schweren Blockierungen bei Einklemmung des herausgelösten Dissekates.
Im Röntgen und im MRT ist die umschriebene Verknöcherungsstörung stadienabhängig erkennbar. Im Endstadium zeigen sich der herausgelöste Gelenkkörper (Gelenkmaus) und das leere Mausbett.
Die Behandlung der Osteochondrosis dissecans erfolgt stadiengerecht mit Sportpause, Entlastung mit Gehstützen, Ultraschall und Stoßwellentherapie. Bei weiterem Voranschreiten kann eine retrograde Herdanbohrung vorgenommen werden, um das Dissekat zu revitalisieren und die noch intakte Knorpeldecke zu schonen.
Ist die Knorpeldecke bereits aufgebrochen, erfolgt die Bergung des herausgelösten Gelenkkörpers.
Zur Auffüllung des Defektes ist der Gelenkkörper nur selten geeignet. Alternativen sind die Mikrofrakturierung des Defektgrundes zur Stammzellaktivierung und Bildung von Ersatzknorpel. Weitere Möglichkeiten sind die Auffüllung des Knochendefektes mit Knorpel-Knochen-Zylindern und die Auffüllung mit Knochenmaterial und Abdeckung mit angezüchteten Knorpelzellen (ACT) oder mit einer Kollagenmembran (AMIC).
Kniegelenksarthrose
Die Kniegelenksarthrose (Gonarthrose) gehört zu den häufigsten Erkrankungen des Bewegungsapparates. Zusätzlich zu den Beschwerden kann die Gonarthrose zu einer zunehmenden Achsabweichung im Sinne eines X- oder O-Beines führen.
Wie bei der Coxarthrose klagen die Patienten über Anlauf- und später Ruheschmerzen. Gehstrecken, die schmerzfrei bewältigt werden können, werden immer kürzer, kleinere Wege werden zur Qual. Zudem wird die Verschleißverformung des Kniegelenkes oft sichtbar, regelmäßig treten auch Schwellungen durch Gelenkergüsse auf.
Greifen konservative und gelenkerhaltende Behandlungsmethoden nicht mehr, kommen gelenkersetzende Maßnahmen in Betracht. Dabei wird individuell auf das Ausmaß der Schädigung des Kniegelenkes eingegangen und nur der Teil des Gelenkes ersetzt, der die Schädigung aufweist. Zudem kann während der Operation eine Korrektur der Beinachse vorgenommen werden.
Charakteristisch für eine Arthrose ist der schleichende Beginn über Jahre, da der Knorpelschaden aufgrund fehlender Schmerzrezeptoren nicht wahrgenommen wird und außerdem das geschädigte Gelenk als biologisches System eine sehr hohe Kompensationsfähigkeit besitzt. Dann jedoch reichen geringfügige auslösende Ereignisse, die zu Schmerz, Erguss, Überwärmung und Bewegungseinschränkung führen.
Patienten klagen häufig über Anlauf- und Belastungsschmerz, aber auch über Ruheschmerz bei langem unbequemem Sitzen während Autofahrten oder Flugreisen.
Die Beurteilung des Arthrose-Stadiums erfolgt am besten durch die Röntgenuntersuchung im Stehen (Rosenberg-Aufnahme), bei der man Hinweise auf die Dicke des noch vorhandenen Knorpels und auf eine knöcherne Deformierung erhält. Eine MRT-Untersuchung ist nur bei gezielter Fragestellung erforderlich, um die Möglichkeit spezieller Behandlungen zu klären.
Konservative Behandlung:
- Gewichtsreduktion
- orthopädietechnische Maßnahmen
- Krankengymnastik und Physiotherapie
- Hyaluronsäureinjektionen
- Kortisontherapie
- Magnetfeldtherapie
- Wärme- oder Kältebehandlung
- Reizstromtherapie
- medikamentöse Behandlung
Operative Behandlung:
Ziel dieser Behandlung ist, das natürliches Kniegelenk solange wie möglich zu erhalten, bevor wir uns für den Einsatz einer künstlichen Prothese entscheiden.
Bei einer Achsfehlstellung (O-Beine oder X-Beine) besteht eine einseitige Belastung auf den Gelenkspalt, wodurch es zu einer Knorpelschädigung kommt. Der Gelenkzwischenraum verliert somit an Höhe und die Fehlstellung wird zusätzlich verstärkt. Wir empfehlen daher einigen Patienten bis zum 60. Lebensjahr eine sogenannte Umstellungsosteotomie (Achskorrektur) durchführen zu lassen, mit dem Ziel, die normale Beinachse wiederherzustellen und den Verschleiß zu stoppen.
Dem Eingriff geht zunächst eine Arthroskopie voran, bei der wir uns den geschädigten Knorpel näher ansehen und ihn glätten. Wenn nur ein Gelenkanteil betroffen ist, durchtrennen wir anschließend den Knochen, richten ihn korrekt aus und fixieren ihn mit einer winkelstabilen Titanplatte. Durch diese Operationsmethode kann in vielen Fällen die Arbeitsfähigkeit und die Vollbelastung wieder erreicht werden.
Gelenk Teil- oder Vollersatz
Der Einsatz einer Knieprothese ist generell bei starken Verschleißerscheinungen (Arthrose) anzuraten, die durch konservative oder andere operative Maßnahmen nicht mehr zu behandeln sind. Dies ist z. B. dann der Fall, wenn starke Schmerzen bestehen und für den Betroffenen die Versteifung oder Fehlstellung des Knies zu einer erheblichen Gehbehinderung führt. Wenn die anatomischen Gegebenheiten den Protheseneinsatz zulassen, muss der für den Patienten individuell passende Gelenkersatz gewählt werden.
Die Totalendoprothese setzt sich aus zwei Metallelementen (Titan oder Edelstahllegierungen), die die verschlissenen Gelenkflächen überziehen, und aus einem dazwischenliegenden beweglichen Kunststoffteil zusammen (siehe Abbildung). Dieser Prothesentyp unterstützt die natürliche Bewegungsfähigkeit des Kniegelenks und gilt zurzeit als goldener Standard in der modernen Endoprothetik.
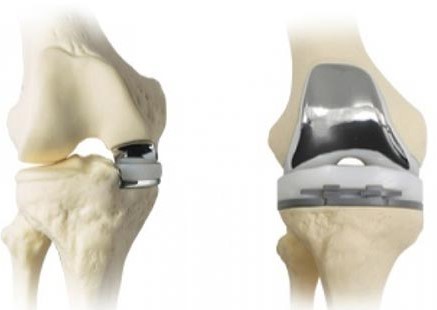
Der Einsatz einer Schlittenprothese (unikompartimentelle Knieprothese/siehe Abbildung) empfiehlt sich, wenn nur Anteile des inneren oder äußeren Gelenks geschädigt sind.
Jedoch müssen bestimmte anatomische Voraussetzungen für diesen Protheseneinsatz gegeben sein:
- keine ausgeprägte Achsfehlstellung
- intakte Kreuz- und Seitenbänder
- gut erhaltene Knorpelflächen in den nicht zu ersetzenden Gelenkanteilen
Die Prothesen setzen wir über relativ kleine Gelenkschnitte ein. Durch den minimalinvasiven Zugang verkürzt sich die Heilungsdauer und Mobilität ist wieder schneller möglich.
Prothesenwechsel
Statistisch gesehen sind nach 10 Jahren noch 90 Prozent unser implantierten Knieprothesen fest und intakt. Der Wechsel einer Prothese ist in der Regel erst nach vielen Jahren erforderlich, wenn z. B.:
- der Oberflächenersatz locker ist
- der Knochen an Substanz verloren hat
- eine starke Gelenksteife besteht
- eine Bandlockerung („Wackelknie“) vorliegt
- das Kunststofflager verschlissen ist