Schulter
Das Schultergelenk ist das beweglichste Gelenk des menschlichen Körpers. Dies geht einher mit der Gefahr, dass das Schultergelenk relativ leicht auskugeln, sprich verrenken kann. Wir brauchen eine frei bewegliche Schulter bei allen Aktivitäten im täglichen Leben, wie z.B. beim Haare kämmen oder Zähne putzen. Wir behandeln unter anderem folgende Erkrankungen im Bereich der Schulter mit konservativen Methoden oder mit Schulteroperationen:
Impingementsyndrom
Eine häufige Diagnose bei Schulterbeschwerden ist das sogenannte Impingementsyndrom. Bei dieser Erkrankung wird der Raum oberhalb des Schultergelenkes – zwischen Sehnen und dem knöchernen Schulterdach oder dem Gelenk zwischen Schulterdach und Schlüsselbein –eingeengt.
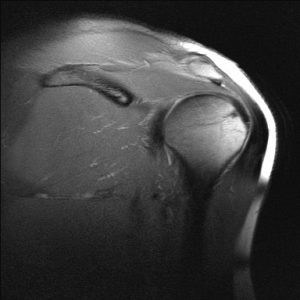
Ursachen eines Impingement-Syndroms sind Formveränderungen oder knöcherne Ausziehungen (sog. Osteophyten) des Schulterdaches (mechanisches Impingement), Verkalkungen bzw. Kalkeinlagerungen in der Rotatorenmanschette (sog. Kalkschulter, Tendinitis oder Tendinosis calcarea) sowie eine akute oder chronische Schleimbeutelentzündung.
Schmerzhafte Einschränkung insbesondere der seitlichen Armhebung: Diese Schmerzen treten hauptsächlich im Bereich bei ca. 90° Armseitwärtshebung auf, werden jedoch bei weiterer Armhebung wieder schwächer. Häufig kommen zusätzliche Beschwerden vor, die durch ebenfalls vorhandene Sehnenschäden entstehen (siehe Rotatorenmanschettenriss).
Die ausführliche Befragung des Patienten und eine sorgfältige Untersuchung der Schulter sind wesentliche Grundlagen einer jeden Behandlung, da sie wichtige Hinweise auf die Verletzung geben können. Bei Bedarf sind danach weitere bildgebende Untersuchungsverfahren wie Röntgen, Ultraschall und MRT sinnvoll, um das Verletzungsausmaß bzw. Begleitverletzungen zu präzisieren.
Zunächst stehen meist konservative Behandlungsmethoden wie Krankengymnastik, manuelle Therapie, Injektionen oder auch Stoßwellentherapie (ESWL) im Vordergrund. Wenn die Beschwerden über einen längeren Zeitraum von 3 bis 6 Monaten anhalten oder zunehmen, verspricht eine operative Therapie häufig Erfolg.
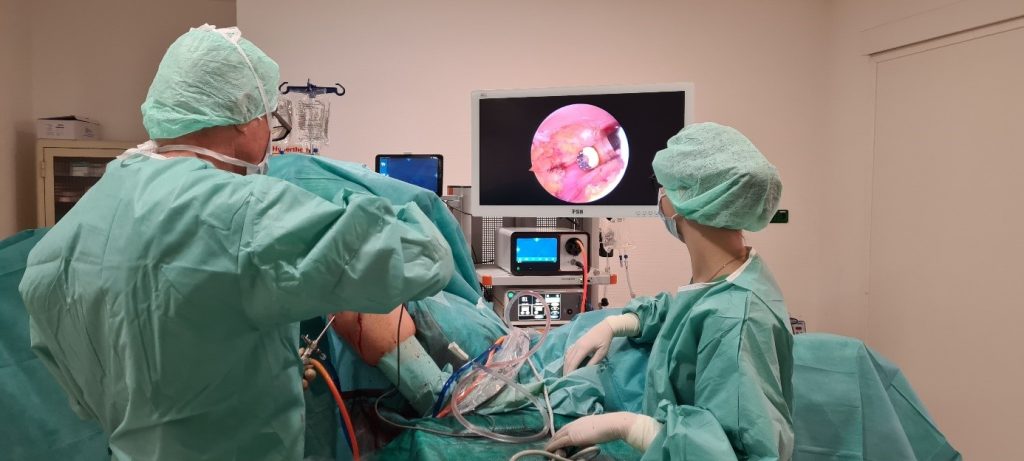
Wir führen dann einen relativ einfachen und meist ambulanten Eingriff durch, eine sog. subacromiale Dekompression. Bei dieser arthroskopischen OP wird der subacromiale Gleitraum durch die Entfernung des entzündeten Schleimbeutels unter dem Schulterdach und die Entfernung der knöchernen Veränderungen des Schulterdaches mit Hilfe einer kleinen Fräse erweitert.
Der Arm darf gleich nach der Operation wieder bewegt werden. Bandagen werden danach nicht benötigt. Der Patient darf nach ca. 2 Wochen wieder Auto fahren. Für ca. 4-6 Wochen nach der Operation sollten das Tragen und Heben von schwereren Lasten und häufige Überkopfarbeiten vermieden werden.
Rotatorenmanschettenriss
Die Rotatorenmanschette besteht aus vier Sehnen und den zugehörigen Muskeln am Schulterblatt.
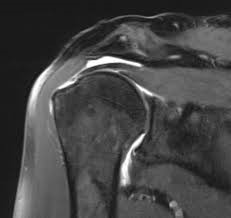
Die Sehnen der Rotatorenmanschette ziehen vom Schulterblatt zum Oberarmkopf. Sie sind für die Dreh- und Hebebewegungen des Armes zuständig. Durch Verschleiß bzw. Unfälle kann es zum Riss einer oder mehrerer Sehnen kommen.
Häufig sind, besonders mit zunehmendem Alter, Schmerzen in der Schulter beim Bewegen des Armes zu spüren. Oft treten Schmerzen nachts und bei bzw. nach Belastungen auf. Eine zunehmende Kraftminderung entwickelt sich meist erst nach einiger Zeit. Bei jüngeren Patienten kann es nach Unfällen jedoch auch abrupt zu einem erheblichen Kraftverlust kommen.
Wichtigste Grundlagen zum Behandlungsbeginn sind eine genaue Befragung des Patienten und die sorgfältige Untersuchung der Schulter. Hierbei ergeben sich für den erfahrenen Untersucher sehr wichtige Hinweise auf die Verletzung, die mit Hilfe bildgebender Diagnostik nicht gewonnen werden können. Bei Bedarf sind danach weitere radiologische Untersuchungen wie Röntgen, Ultraschall und MRT sinnvoll, um das Verletzungsausmaß zu konkretisieren.
Nach der Diagnosestellung, insbesondere bei abnutzungsbedingten Sehnenverletzungen, ist häufig eine konservative Therapie (Selbstübungen, Physiotherapie, Injektionen) sinnvoll. Wenn die Beschwerden weiterhin bestehen oder durch einen Unfall bedingt sind, ist eine Operation zu empfehlen. Es gibt zahlreiche moderne operative Therapieverfahren.
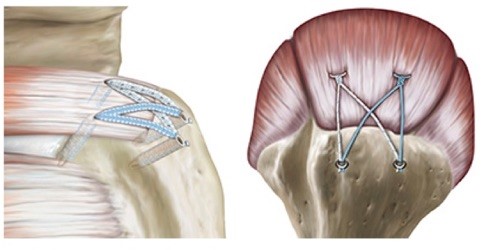
Wir nähen Sehnen fast ausschließlich arthroskopisch („Schlüsselloch-OP“), insbesondere um den Muskelmantel der Schulter nicht zu schädigen und bessere Voraussetzungen für die anschließende Rehabilitation zu schaffen.
Nach der Operation muss für 6 Wochen eine Bandage getragen werden. Die selbständige Bewegung der Schulter ist zunächst nicht möglich, deshalb verordnen wir eine intensive Physiotherapie und eine Motorbewegungsschiene während dieser Zeit. Ab der 7. Woche nach der Operation erfolgt eine ambulante Rehabilitation. In der Regel dürfen Patienten ab diesem Zeitpunkt wieder Auto fahren.
Kalkschulter
Ablagerungen von Kalk können prinzipiell in allen Sehnenansätzen bei chronischer Belastung auftreten. Am häufigsten geschieht dies im Bereich der Schultersehnen und im darüber liegenden Schleimbeutel.
Schmerzhafte Einschränkung insbesondere der seitlichen Armhebung: Die Schmerzen sind in der Regel im Bereich bei ca. 90° Armseitwärtshebung am größten und nehmen bei weiterer Armhebung wieder ab. Häufig sind Reibegeräusche wahrzunehmen.
Bei plötzlichen Entzündungen, meist nach starken Schulterbelastungen, können die Schmerzen auch so stark sein, dass keine Armhebung mehr möglich ist.
Wichtigste Grundlagen zum Behandlungsbeginn sind die ausführliche Befragung des Patienten sowie eine gründliche Untersuchung der Schulter. Hierbei ergeben sich für den erfahrenen Untersucher sehr wichtige Hinweise auf die Verletzung. Bildgebende Untersuchungen in Form von Röntgen und Ultraschall bringen dann den Beweis für einen Kalkherd. MRT-Untersuchungen sind meist nicht nötig.
Im Vordergrund stehen zunächst einmal konservative Behandlungsmethoden, z. B. Krankengymnastik, manuelle Therapie, Injektionen oder auch Stoßwellentherapie (ESWL).
Kommt es dann über einen längeren Zeitraum (3-6 Monate) zu keiner Besserung der Beschwerden oder gar einer Verschlechterung derselben, so verspricht eine operative Therapie häufig Erfolg.
Wir nehmen dann eine arthroskopische Kalkentfernung vor, die meist ambulant durchgeführt werden kann. Bei diesem Eingriff wird der entzündliche Schleimbeutel unter dem Schulterdach entnommen. Der Kalkherd wird lokalisiert und über einen kleinen Schnitt in der betroffenen Sehne entfernt.
Der Arm darf gleich nach der Operation wieder bewegt werden. Bandagen werden danach nicht benötigt. Der Patient darf nach ca. 2 Wochen wieder Autofahren. Für ca. 4-6 Wochen nach der Operation sollten das Tragen und Heben von schwereren Lasten sowie häufige Überkopfarbeiten vermieden werden.
Schulterinstabilität / Schulterluxation / Labrumverletzungen
Die Instabilität des Schultergelenkes kann entweder angeboren oder erworben sein. Bei der sog. traumatischen Instabilität kommt es durch eine unfallbedingte Verrenkung (Luxation) des Armes zu einer Verletzung der Schulterkapsel, des Labrums bzw. des Randes der knöchernen Gelenkpfanne. Aufgrund dieser Schädigungen kann die Schulter bei banalen Alltagsbewegungen, ohne weiteren Unfall, erneut ausspringen. Da wiederholte Instabilitäten zu vorzeitigem Verschleiß des Gelenkknorpels und somit zur vorzeitigen Arthrose führen können, sollten sie vermieden werden.
Wichtigste Grundlagen der weiteren Behandlung sind eine genaue Befragung des Patienten und die sorgfältige Untersuchung der Schulter. Bildgebende Untersuchungen wie Röntgen, Ultraschall und auch MRT (vorzugsweise ein Arthro-MRT) sind wichtig, um das Ausmaß der Verletzung sowie Begleitverletzungen genau beurteilen zu können.
Lange Bizepssehne / SLAP-Verletzungen
Der Bizepsmuskel hat zwei Sehnenköpfe (biceps, lat. „zweiköpfig“), die unterschiedlich verlaufen: Die kurze Bizepssehne entspringt am Rabenschnabelfortsatz (Processus coracoideus) und hat keine wesentliche Beziehung zum Schultergelenk. Die lange Bizepssehne entspringt am oberen Pfannenrand (SLAP = Bizepsanker), sie verläuft quer durch das Gelenk. Vorn verlässt sie das Gelenk durch eine knöcherne Rinne am Oberarm. Aufgrund des Verlaufs der langen Bizepssehne durch das Schultergelenk werden Erkrankungen und Verletzungen dieser Sehne häufig zu einem Problem für die gesamte Schulter.
Typische Symptome sind Schmerzen an der Oberarmvorderseite sowie schmerzhafte Hochbewegungen der Schulter. Diese treten häufig bei Überkopfsportarten auf (z. B. Handball, Volleyball, Basketball). Bei einem Abriss der langen Bizepssehne rutscht der lange Bizepskopf am Oberarm nach unten zur Ellenbeuge hin. Man spricht dann vom „Popeye-Zeichen“. Da die lange Bizepssehne nur wenig Beugekraft auf den Unterarm ausübt, kann ein plötzlicher Abriss ohne merkliche Funktionseinschränkungen erfolgen.
Zu Beginn der Behandlung wird der Patient ausführlich befragt und es erfolgt eine sorgfältige Untersuchung der Schulter. Hierbei ergeben sich für den erfahrenen Untersucher sehr wichtige Hinweise auf die Verletzung. Bildgebende Untersuchungen wie Röntgen, Ultraschall und auch MRT (evtl. Arthro-MRT) sind wichtig, um auch Begleitverletzungen zu erkennen.
Entzündliche Erkrankungen der langen Bizepssehne werden häufig konservativ behandelt, z. B. durch Krankengymnastik, entzündungshemmende Medikamente und Injektionen.
Verletzungen der langen Bizepssehne im intraartikulären Verlauf und am Bizepssehnenanker (SLAP) hingegen werden meist arthroskopisch operativ behandelt. Hierbei wird die lange Bizepssehne vom Bizepssehnenanker abgetrennt und mit Fadenankern am Oberarmkopf neu verankert. Bei jüngeren Patienten mit Verletzungen des Bizepssehnenankers kann auch dieser mit Fadenankern refixiert werden. Sollte es bereits zu einem Abriss der Bizepssehne gekommen sein, ist mit dem Patienten im Gespräch genau zu klären, ob eine Refixierung der Sehne sinnvoll ist.
Wurde die Bizepssehne operativ refixiert, ist danach eine ca. 8-wöchige Belastung des Bizeps zu vermeiden. Auf Bandagen kann man zum Teil verzichten. Der Patient darf in der Regel nach ca. 2 Wochen wieder Auto fahren.
Steife Schulter (Frozen Shoulder, adhäsive Kapsulitis)
Die Schultersteife ist eine entzündliche Erkrankung der Schultergelenkkapsel. Ihre Ursachen sind vielfältig und manchmal nicht genau aufzuklären.
Die Kapsulitis verläuft in mehreren Stadien. Anfängliche Schmerzen und damit verbundene zunehmende Bewegungseinschränkungen können sich in späteren Krankheitsstadien zu zum Teil erheblichen Einschränkungen der Beweglichkeit der Schulter entwickeln.
Im Vordergrund steht eine äußerst schmerzhafte Einschränkung der Beweglichkeit des Schultergelenkes. Auffällig ist, dass die Schmerzen am Ende der eingeschränkten Bewegung bestehen, der Patient im Bereich der durchführbaren Bewegung jedoch nahezu schmerzfrei ist.
Zu Beginn der Behandlung wird der Patient ausführlich befragt, außerdem wird die Schulter sorgfältig untersucht. Die Einschränkung der Beweglichkeit ist meist zielführend. Bildgebende Untersuchungen wie Röntgen, Ultraschall und auch MRT werden herangezogen, um mögliche Ursachen der Einsteifung (Kalk, Impingement, Verletzungen etc.) zu erkennen.
Die Behandlung einer steifen Schulter erfolgt zunächst konservativ, beispielsweise in Form einer längeren Kortisonmedikation oder auch Kortisoninjektionen in das Gelenk. Wichtig ist, dass der Patient parallel dazu konsequent Selbstübungen durchführt.
Sollte es trotz dieser Maßnahmen und längerem Verlauf zu erheblichen Einschränkungen im Alltag kommen, kann auch eine arthroskopische Operation (Kapsulotomie) durchgeführt werden. Hierbei wird die entzündlich verdickte Kapsel gespalten und dadurch das Gelenk wieder beweglich gemacht.
Nach der Operation erfolgt eine intensive Physio- und Schmerztherapie. Häufig schließt sich eine ambulante Rehabilitation an. Bandagen werden nicht benötigt. Der Patient darf nach ca. 2 Wochen wieder Auto fahren, wenn keine die Fahrtauglichkeit beeinflussenden Schmerzmittel mehr eingenommen werden.
Freie Gelenkkörper
Bei freien Gelenkkörpern handelt es sich um kleine knöcherne bzw. knorpelige Partikel, die meist frei im Gelenk liegen. Diese treten häufig nach Unfällen mit Verletzungen knöcherner oder knorpeliger Strukturen des Schultergelenkes auf (z. B. nach Brüchen oder Schulterluxationen). Auch im Rahmen einer Arthrose können freie Gelenkkörper entstehen.
Häufig treten Einklemmungserscheinungen im betroffenen Gelenk auf, die schmerzhaft oder auch schmerzlos sein können auf. Manchmal werden knirschende Geräusche beschrieben.
Besonders wichtig für eine folgende Behandlung sind die genaue Befragung des Patienten, auch hinsichtlich zurückliegender Unfälle, sowie eine sorgfältige Untersuchung der Schulter. In bildgebenden Untersuchungsverfahren wie Röntgen oder MRT sind die Gelenkkörper in der Regel gut zu erkennen.
Bei einer arthroskopischen Operation werden die Gelenkkörper aufgesucht und entfernt. Nach der Operation ist der Arm frei beweglich, es werden keine Bandagen angelegt.
Es wird eine Physiotherapie verordnet und der Arm sollte 4-6 Wochen geschont werden. Autofahren ist nach ca. 2 Wochen wieder möglich.
Schultereckgelenksarthrose (Arthrose des Akromioklavikulargelenks
Das Schultereckgelenk ist das kleine Gelenk zwischen knöchernem Schulterdach und äußerem Ende des Schlüsselbeines (Akromioclavikulargelenk). Es ist in der Regel unter der Haut oben auf der Schulter tastbar. Unter Arthrose versteht man die Abnutzung eines Gelenkes, also einen Verschleiß des Gelenkknorpels. Dabei unterscheidet man zwischen primären und sekundären Arthrosen. Während die Ursachen für primäre Arthrosen unklar sind, treten sekundäre Arthrosen des Schultergelenkes z. B. als Folgen von Unfällen oder langjährigen intensiven Belastungen wie Leistungssport oder Schwerstarbeit auf.
Patienten klagen häufig über Druckschmerz am Schultereckgelenk. Die Bewegung des Armes nach oben ist am Ende schmerzhaft, ebenso die Bewegung des Armes zur gegenüberliegenden Schulter. Schmerzen treten sowohl in Ruhe als auch bei Belastung auf. Meist ist die Verformung des Schultereckgelenkes bereits durch die Haut sichtbar und tastbar, zudem kann es knirschende Geräusche im Gelenk geben.
Zunächst wird der Patient detailliert befragt, auch über zurückliegende Unfälle. Außerdem wird die Schulter sorgfältig untersucht. Schultereckgelenksarthrosen sind meist im Röntgenbild eindeutig nachweisbar. Das MRT dient in erster Linie dem Erkennen von Begleitverletzungen, besonders an der Rotatorenmanschette.
Schultereckgelenksarthrosen müssen nur bei entsprechenden Beschwerden behandelt werden. Konservative Behandlungen führen dabei kaum zur Verbesserung der Situation. Bei ausreichenden Beschwerden ist die arthroskopische Entfernung des äußeren Schlüsselbeinendes (auf ca. 8mm Breite) die Methode der Wahl. Diese führt fast immer zur Schmerzfreiheit im Schultereckgelenk bei freier Beweglichkeit des Armes. Nach der Operation sind keine Bandagen nötig, der Arm kann sofort wieder frei bewegt werden. Physiotherapie wird von uns in ausreichendem Maß verordnet. Schwere Belastungen des Armes über der Horizontalen müssen 4-6 Wochen lang vermieden werden. Autofahren ist nach ca. 2 Wochen wieder erlaubt.
Schultereckgelenksprengung (Schultereckgelenksluxation, AC-Gelenksprengung)
Das Schultereckgelenk ist das kleine Gelenk zwischen knöchernem Schulterdach und äußerem Ende des Schlüsselbeines (Akromioclavikulargelenk, AC-Gelenk), tastbar oben auf der Schulter.
Durch Unfälle, meist durch Sturz direkt seitlich auf die Schulter, kann es zu Luxationen (Ausrenkungen) des Schultereckgelenkes kommen. Hierbei zerreißen die Gelenkkapsel oder / und mehrere Bänder, die das Gelenk stabilisieren. Diese Verletzungen werden, je nach Bandbeteiligung, nach Rockwood in unterschiedliche Stadien (I-VI) eingeteilt.
Direkt nach dem Unfall stellt sich ein Druckschmerz am Schultereckgelenk ein, mit Schwellung und Höhertreten des äußeren Schlüsselbeinendes. Ein Anheben des Armes über die Horizontale ist schmerzbedingt meist nicht oder nur schwer möglich. In den Tagen nach dem Unfall zeigt sich häufig ein Bluterguss unter der Haut unterhalb des Schlüsselbeines.
Die Untersuchung beginnt mit einer ausführlichen Befragung des Patienten und einer sorgfältigen Untersuchung der Schulter. Im Röntgen ist die Schultereckgelenksluxation mit Hilfe einer speziellen Aufnahmetechnik (Alexander-Aufnahme) nachweisbar. Das MRT dient in erster Linie dem Erkennen von Begleitverletzungen, insbesondere an der Rotatorenmanschette.
Die Verletzungen der Rockwood-Stadien I und II können konservativ behandelt werden. Alle frischen höhergradigen Verletzungen sollten operiert werden. Beim Stadium Rockwood III muss die OP-Entscheidung sehr individuell gefällt werden, je nach Aktivitätslevel des Patienten.
Es gibt eine Vielzahl möglicher Operationsmethoden. Wir führen einen modernen arthroskopischen Eingriff durch, bei dem das äußere Schlüsselbein mittels hochfester Fäden und kleiner Metallplättchen (TightRope-Technik) wieder an der richtigen Stelle fixiert wird, so dass die gerissenen Bänder verheilen können. Ein Vorteil dieser Methode ist unter anderem, dass keine zweite Operation zur Entfernung von Platten oder Schrauben nötig ist.
Alte Verletzungen des Schultereckgelenkes mit Instabilitätsproblemen und Schmerzen sollten ebenfalls operiert werden. Auch hier wenden wir die TightRope-Technik an, wobei zusätzlich eine kleine Sehne aus dem Oberschenkel (Gracilissehne) als Bandersatz verwendet wird.
Nach der Operation verordnen wir intensive Physiotherapie. Eine Bandage muss zunächst für 6 Wochen getragen werden. Eine ambulante Rehabilitation erfolgt nach der 7. Woche. In den ersten 6 Wochen darf der Patient nicht Auto fahren
Arthrose der Schulter
Unter Arthrose versteht man eine Abnutzung des Gelenkes, also einen Verbrauch des Gelenkknorpels. Man unterscheidet primäre und sekundäre Arthrosen.
Bei primären Arthrosen findet sich keine Ursache für den Gelenkverbrauch. Die Ursachen für sekundäre Arthrosen sind vielfältig. Schulterarthrosen treten z. B. als Folge von Unfällen, rheumatischen Erkrankungen und unbehandelten Rotatorenmanschettenverletzungen (Defektarthropathie) auf.
Die Omarthrose war bis vor einigen Jahre ein ungelöstes Problem in der Orthopädie.
Häufig zeigen sich in den Arm ausstrahlende Schmerzen in Ruhe und unter Belastung sowie knirschende Geräusche. Patienten klagen außerdem über zunehmende Bewegungseinschränkung und Gelenkschwellungen.
Der Patient wird zunächst einmal ausführlich befragt, und die Schulter wird gründlich untersucht. Die anschließende Röntgenuntersuchung sichert meist schon die Diagnose.
Ultraschall und auch MRT sind wichtig, um Begleitverletzungen, insbesondere der Rotatorenmanschette, genau beurteilen und die weitere Behandlung entsprechend planen zu können.
Konservative Therapie:
Zunächst einmal sind konservative Behandlungen ratsam. Diese beinhalten Physiotherapie zur Erhaltung und Verbesserung der Beweglichkeit. Unterstützend können Ultraschall und Elektrotherapie zur Reizreduzierung durchgeführt werden. Darüber hinaus können Injektionsbehandlungen mit Kortison und Hyaluronsäure zur Besserung der Beschwerden beitragen.
Arthroskopische Operationen:
Die Entfernung von losen Knorpelteilen und der entzündeten Schleimhaut durch eine Gelenkspiegelung führt zu einer raschen Schmerzlinderung.
Da im Falle einer Arthrose keine Heilung erzielt werden kann, raten wir bei anhaltenden Beschwerden zum Einsatz eines Kunstgelenks.
Endoprothetik
Während in Deutschland jährlich ca. 200.000 Hüftprothesen und über 150.000 Knieprothesen eingebaut werden, ist die Zahl von 10.000 Schulterprothesen trotz größerem Bedarf noch sehr gering. Dieses ist zurückzuführen auf die große Angst der Patienten und die geringe Zahl an erfahrenen Chirurgen.
Dr. Masmoudi implantiert Schulterprothesen seit dem Jahr 2000, bei einer durchschnittlichen Anzahl von ca. 30 Prothesen im Jahr und gehört somit zu den erfahrensten Endoprothetikern in Deutschland.
Wichtig ist zu wissen, dass die Haltbarkeit und die Funktion der Prothese durch zunehmenden Knochenverlust, vor allem im Pfannenbereich und durch ausgedehnte Sehneneinrisse negativ beeinflusst wird. Alter, knöcherne Situation und Zustand der Sehnen-Muskelmanschette beeinflussen die Wahl der optimalen Prothese.
Schaftfreie Prothese
Dieser Prothesentyp findet vor allem bei jüngeren Patienten mit Arthrose seine Anwendung. Voraussetzung ist hier eine intakte Sehnen-Muskelmanschette.
Vorteile der schaftfreien Prothese sind der geringe Knochenverlust im Vergleich zu klassischen Prothesen sowie die Tatsache, dass der Wechsel auf ein anderes Prothesenmodell unproblematisch ist.
Bei jüngeren Patienten ohne Knorpelverschleiß im Pfannenbereich ist die schaftfreie Prothese in der Regel die Prothese der Wahl.
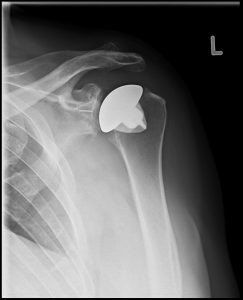
Anatomische Prothese
Bei Verschleiß des Schultergelenkes und erhaltener Sehnen-Muskelmanschette wird ein anatomischer Schaft implantiert in Kombination mit einer künstlichen Pfanne.
Die alleinige Implantation eines Schaftes hat sich insbesondere bei älteren Menschen nicht bewährt, da der Prothesenkopf rasch die Pfanne zerstört und es zu Schmerzen und Bewegungseinschränkungen kommt.
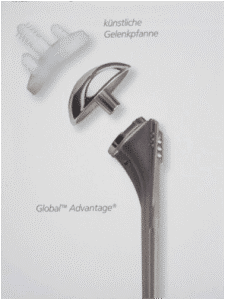
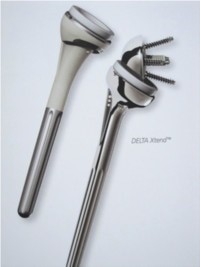
Inverse Schulterprothesen
Bei über 40 Prozent der von uns mit einer Schulterprothese versorgten Patienten besteht nicht nur eine ausgeprägte Arthrose sondern auch gleichzeitig ein Verlust der Sehnen-Muskelmanschette. Durch den Einbau einer Standardprothese kann hier die Bewegungseinschränkung und der Kraftverlust nicht behoben werden.
Als Lösung des Problems bietet sich die Implantation einer sogenannten inversen (umgekehrten) Prothese an. Hierbei wird an der Pfanne eine Halbkugel aus Metall fixiert, während im Oberarmschaft eine geschüsselte Prothese eingebracht wird, die sich dann von unten an der Halbkugel abstützt.